Volgens de Wereldgezondheidsorganisatie WHO verliezen we geleidelijk de strijd tegen ziekteverwekkers. Doordat de resistentie tegen antibiotica toeneemt; en doordat er te weinig antibiotica in de pijplijn zitten. In The Conversation geeft Allen Cheng de stand van zaken weer.
Antibiotica, een prachtige ontdekking
We denken vaak dat er altijd al antibiotica waren. Maar ze worden nog geen honderd jaar gebruikt. Ze waren fantastisch. Voor hun komst konden patiënten overlijden aan kleine infecties. In andere gevallen, zoals tuberculose, gingen patiënten er langzaam aan, als ze al niet op korte termijn stierven. Maar toen we eenmaal antibiotica hadden, konden we infecties veel beter genezen.
Antibiotica werden toevallig ontdekt door Alexander Fleming in 1928. Maar het duurde tot 1941 voordat de eerste patiënt kon worden behandeld. Op deze site schreven we een complete geschiedenis van antibiotica, check hier. Momenteel is de wereld vol van antibiotica. Zelfs in die mate dat ze geleidelijk hun werking verliezen. Wat de vraag oproept: wat dan?
Het probleem van overdadig gebruik
We gebruiken antibiotica om een aantal redenen, zegt Allen Cheng. Ziektes duren er korter door, en er is minder kans op overlijden door infectie. Bij chirurgische ingrepen of een verzwakt immuunsysteem zullen antibiotica een infectie helpen voorkómen. Maar deze middelen worden niet altijd adequaat gebruikt. Het blijkt steeds weer uit studies dat na een operatie infecties worden tegengehouden door twee doses, maar antibiotica worden vaak nog onnodig een paar dagen lang gegeven. En soms gebruiken we een verkeerd soort antibioticum.
Bij overzichtsstudies blijkt dat in ziekenhuizen 22% van de antibiotica onjuist wordt toegepast. Artsen maken vaak gebruik van breedspectrum-antibiotica om er zeker van te zijn dat de patiënt niet een andere infectie oploopt. En artsen schakelen niet snel genoeg. Als de patiënt vooruitgaat, zetten zij vaak de bestaande behandeling voort. Overdadig gebruik komt veel voor. Zeker in het geval van antibioticagebruik in de diergeneeskunde. Daar worden ze deels gebruikt als groeimiddel, deels als algemene bescherming tegen infecties.
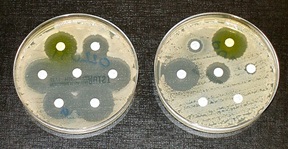
Resistentie
Maar bij overmatig gebruik ontstaat resistentie. Door natuurlijke selectie blijven uiteindelijk resistente bacteriestammen over. Wat te doen als dit gebeurt, en als de behandeling geen effect meer heeft? Artsen zullen vaak geneigd zijn, te grijpen naar een sterker middel. Maar sterkere antibiotica hebben vaak ook zwaardere neveneffecten. We zakken er steeds verder door af naar sterkere middelen. In sommige landen staat er véél druk op artsen om steeds zwaardere middelen voor te schrijven. Maar uiteindelijk zal dit leiden tot steeds minder effectieve medicijnen in de dokterstas: elk antibioticum brengt uiteindelijk zijn eigen resistentie voort.
Of het omgekeerde komt voor: artsen zijn terughoudend met het voorschrijven van nieuwe antibiotica. Dit zal gevolgen hebben voor de ontwikkeling van nieuwe medicijnen: want die worden dan minder voorgeschreven. Hert nieuwe medicijn wordt beschouwd als laatste redmiddel, en het blijft dan ook vooral op de plank liggen – dodelijk voor het verdienmodel van het producerende bedrijf. Toch is de houding van de arts heel begrijpelijk: bij lager gebruik zal het nieuwe medicijn langer bruikbaar zijn. Maar precies deze houding vermindert ook de bereidheid van bedrijven om nieuwe medicijnen te ontwikkelen.
Resistentie tegen antibiotica begint langzamerhand een groot probleem te worden. Er komen meer bacteriën die resistent zijn tegen antibiotica. Cheng herinnert ons eraan dat er al in 2019 5 miljoen sterfgevallen waren waarbij antibiotica-resistente bacteriën een rol speelden. En dit wordt erger. Men verwacht dat er bij ongewijzigd beleid tegen 2050 elk jaar wel 10 miljoen doden kunnen zijn door antimicrobiële resistentie. Met kosten: 2-3,5% van het bruto wereldproduct.
Wat moeten we dan doen?
Cheng sluit zijn artikel af met aanbevelingen die we hier in hun geheel weergeven. ‘We kunnen veel doen om antibioticaresistentie tegen te gaan,’ schrijft hij. ‘We kunnen:
- mensen ervan bewust maken dat veel infecties uit zichzelf zullen overgaan, zonder antibioticagebruik
- de antibiotica die we tot onze beschikking hebben beter en korter gebruiken, ondersteund door klinisch en overheidsbeleid, en nationaal toezicht
- de politiek informeren door voortdurend infecties door resistente bacteriën in de gaten te houden
- onverantwoord gebruik van antibiotica bij dieren beperken, bijvoorbeeld voor sterkere groei
- tegengaan van kruisbesmettingen van resistente organismen onder meer in ziekenhuizen
- op andere manieren infecties voorkómen, zoals door schoon water, riolering, hygiëne en vaccinatie
- bij voortduring nieuwe antibiotica en alternatieven daarvoor ontwikkelen, ervoor zorgend dat de juiste omstandigheden worden geschapen voor de voortdurende ontwikkeling van nieuwe medicijnen.’
Kortom, het wegnemen van risico’s van antibioticagebruik is een kwestie van lange adem; niet altijd gemakkelijk in het verkeer tussen arts en patiënt. En we moeten de problemen altijd in de gaten houden.
Er is hoop
Maar ondanks deze waarschuwingen vinden alle zeven experts geïnterviewd door The Conversation dat we over 50 jaar nog steeds zullen beschikken over antibiotica. Zij noemen onder meer de al genoemde maatregelen. En verder:
- het gebruik van bacteriedodende virussen, waarmee het immuunsysteem van de gastheer wordt gestimuleerd om de bacteriën te bestrijden
- combinatie van bestaande antibiotica met middelen die de werking kunnen versterken, bijvoorbeeld door stimulering van de opname of het blokkeren van resistentie
- de ontwikkeling van niet-natuurlijke middelen waarmee we de ontwikkeling van resistentie tegen antibiotica kunnen omzeilen: door gebruik van AI, machineleren en andere hulpmiddelen
- met smalspectrum medicijnen beperken van het vermogen van bacteriën om ziekte te veroorzaken of ons immuunsysteem te omzeilen
- meer aandacht voor de ontwikkeling van remmers van ziekteverwekkers in ontwikkelingslanden
- al met al meer politieke aandacht voor het probleem, met inachtneming van de lokale context
- en de voortdurende ontwikkeling van nieuwe medicijnen, zoals nieuwe antibiotica, virussen die bacteriën doden, specifieke antilichamen, medicijnen tegen resistentie tegen antibiotica; ook met behulp van nieuwe computertechnologie.
We komen zonder meer terecht in een nieuw tijdperk van ziektebestrijding. Maar de situatie is niet hopeloos. Ja, we kunnen nieuwe medicijnen niet meer zomaar toepassen. We moeten ons er veel meer van bewust zijn, wat we doen. En in het onderzoek nieuwe wegen zoeken. Toch zullen we ook in de toekomst veel ziektes onder controle kunnen houden. Maar dat zal meer zorg vragen, en meer zorgvuldigheid in ons handelen.
Interessant? Lees dan ook:
Nieuwe antibiotica – hun ontwikkeling stagneert. Waarom?
Resistentie tegen antibiotica, en hoe die te overwinnen
Chemie versus bacterie, # 57. Faagtherapie, een veelbelovend alternatief voor antibiotica?
